Der Stoffwechsel des Vitamin D ist sehr komplex und bis zum heutigen Zeitpunkt noch nicht 100 prozentig aufgedeckt wurden. Dies liegt unter anderem an den vielfältigen Funktionen welche Vitamin D im Körper übernimmt und beeinflusst. Wie die Aufnahme von Vitamin D nach jetzigem Kenntnisstand im Körper erfolgt, soll der folgende Beitrag erläutern.
Vitamin D steht für eine Gruppe von steroid-artigen Verbindungen, die sich vom Cholesterol ableiten. Dazu gehören das in den Pflanzen vorkommende Vitamin D2 (Ergocalciferol), das Vitamin D3 (Cholecalciferol) und die Stoffwechselprodukte 25-Hydroxy-Cholecalciferol (Calcidiol, 25-D3) und 1,25-Dihydroxycholcalciferol (Calcitriol, 1,25-D3). Vitamin D2 wird in Pflanzen, beispielsweise Speisepilzen, synthetisiert. Der wichtigste Vertreter ist das Vitamin D3, das in Tieren und im Menschen vorkommt. Oft werden Vitamin D und Cholecalciferol synonym verwendet, was nicht korrekt ist. Vitamin D Präparate enthalten Vitamin D3 und/oder Vitamin D2. Der Gehalt wird in Internationalen Einheiten angegeben. Eine Internationale Einheit (1 IE) Vitamin D3 entspricht 0,025 Mikrogramm Vitamin D3 und ein Mikrogramm Vitamin D3 40 Internationalen Einheiten. Produkte mit Inhaltsstoffen dieses Vitamins werden in internationale Einheiten oder Mikrogramm deklariert. Die Mengen sind so ausgelegt, dass bei angegebener Verzehrempfehlung keine Vitamin D Nebenwirkungen zu erwarten sind.
Vitamin D3 Bildung im Vitamin D Stoffwechsel
Wichtigster Ausgangsstoff ist das Cholesterin. In der Leber werden daraus die Vorstufe Provitamin D3 (7-Dehydro-Cholesterin, 7-DHC) gebildet. Mit Hilfe eines speziellen Proteins, dem sogenannten Vitamin D bindenden Protein (DBP) wird es in die Haut transportiert. UVB Licht mit einer Wellenlange zwischen 290 und 320 Nanometern spaltet einen bestimmten aromatischen Ring, so dass Prävitamin D3 als wenig stabile Zwischenstufe entsteht. Unter dem Einfluss von Körperwärme wandelt dies sich in Cholecalciferol, dem Vitamin D3, um. Im höheren Alter lässt die Syntheseleistung in der Leber nach und über die Nahrung aufgenommenes Vitamin D fließt in den Stoffwechsel ein. Die Absorptionsrate erreicht im Durchschnitt 80 Prozent. Gespeichert werden kann es im Fettgewebe und in der Skelettmuskulatur.
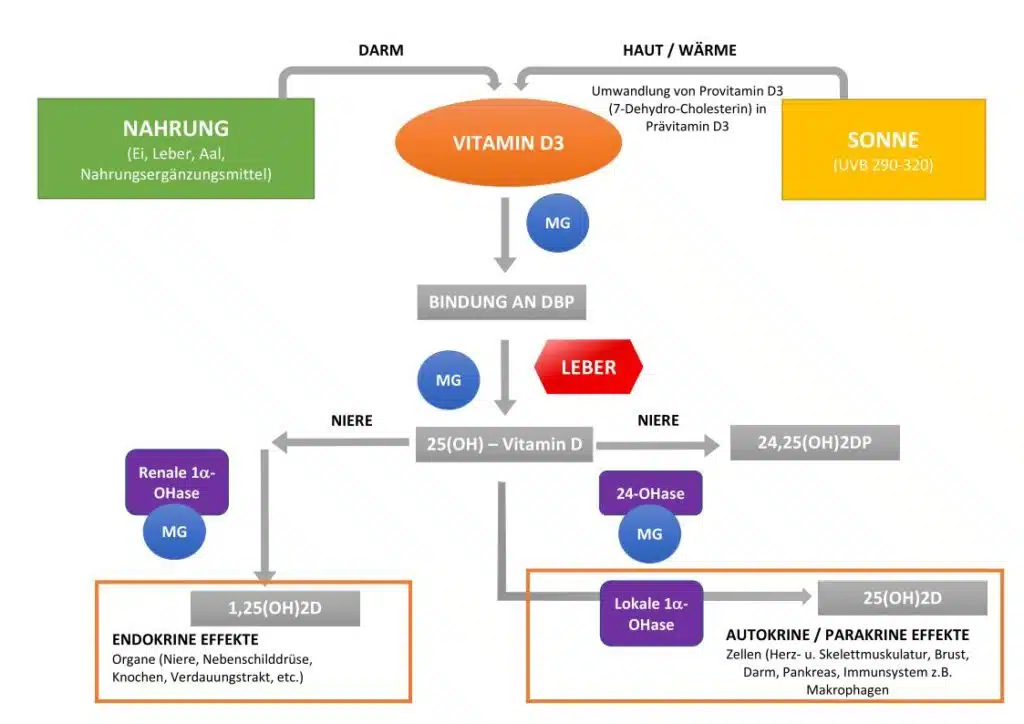
Der weitere Weg des Vitamin D3
Ein Enzym namens Vitamin-D-25-Hydroxylase (CYP2R1) wandelt Vitamin D3 in seine Speicherform Calcidiol (25-D3) um. In dieser Form zirkuliert es, gebunden am Transportmolekül DBP, im Blut durch den Körper[1]. Erst in einem weiteren Umwandlungsschritt des Vitamin D Stoffwechsels entsteht aus Calcidiol mit Hilfe des Enzyms 1-alpha-Hydroxylase (CYP27B1) die aktive Form, das Calcitriol, auch 1,25-Dihydroxycholcalciferol, Vitamin D Hormon oder 1,25-D3 genannt. Calcidiol stellt die häufigste, aber inaktive Form von Vitamin D dar. Dessen Spiegel kann als Bluttest gemessen werden und reflektiert den längerfristigen (über zirka ein bis zwei Monate) Status. Die Calcitriol Bildung erfolgt je nach Bedarf. Sie findet in den Nieren und in den einzelnen Zellen statt. Nahezu alle Zellen sind mit spezifischen Rezeptoren, den Vitamin D Rezeptoren ausgestattet, über die Calcitriol zahlreiche Vorgänge in der Zelle steuert.
Wie wird die Bereitstellung von Calcitriol geregelt?
Die bereitgestellte Menge an Calcitriol ist streng kontrolliert und unterliegt verschiedenen Regulationsmechanismen. Diese sind noch nicht vollständig erforscht. Bekannt ist, dass drei Komponenten Bestandteil der endokrinen Regulation sind: Calcium, Phosphat und das Parathormon (PTH), das in der Nebenschilddrüse produziert wird und für die Calcium- und Phosphatmobilisierung aus dem Knochengewebe verantwortlich ist. Calcitriol ist dabei an der Steuerung des Calcium-Spiegels im Blut beteiligt. Bei sinkender Calcium-Konzentration produziert die Nebenschilddrüse vermehrt PTH, das Calcium aus dem Knochengewebe bereitstellt und die Niere zur Umwandlung von Calcidiol in Calcitriol anregt. Die Erhöhung des Vitamin D Hormon Spiegels veranlasst den Darm, mehr Calcium aufzunehmen. Über beide Mechanismen normalisiert sich der Calcium Spiegel. Mit Erreichen der Normalwerte, wird kein PTH und kein Calcitriol produziert. Diese endokrine Regelung ist vom Gehalt an Calcidiol abhängig.
Ein zweiter Mechanismus des Vitamin D Stoffwechsel läuft in den Zielzellen ab und kann deshalb nicht durch das Verstoffwechseln von Calcidiol erfolgen. Bedingung ist, dass regelmäßig Vitamin D durch Diffusion in die Zellen gelangt. Das an ein sperriges Trägermolekül gebundene Calcidiol ist dafür nicht geeignet. Das Vitamin D selbst muss deshalb regelmäßig zur Verfügung stehen, um in die Zellen zu gelangen. Wegen der geringen Lebensdauer (Halbwertzeit) von maximal 24 Stunden für Vitamin D3, muss es ständig nachgeliefert werden. Deshalb bevorzugen verschiedenen Studien eine tägliche Zufuhr anstelle einer Intervallversorgung (einmal pro Woche) mit höheren Mengen[2].
Für eine optimale Vitamin D Wirkung werden darüber hinaus zwei Kofaktoren benötigt: Magnesium und Vitamin K2. Magnesium ist essentiell für die enzymatischen Schritte während der Umwandlung des Vitamin D[3] im Vitamin D Stoffwechsel. Bei einem Magnesiummangel ist die Umwandlung in die aktive Form gestört. Vitamin K2 sorgt für eine optimale Calciumverwertung[4] während des Knochenaufbaus und verhindert so, dass sich Calcium in den Blutgefäßen ablagert. Damit schützt Vitamin K2 im Zusammenspiel mit Vitamin D vor einem Herzinfarkt und vor Osteoporose. Zur Vermeidung von Vitamin D Nebenwirkungen bei einem Mangel an Kofaktoren werden diese den Vitamin Präparaten häufig zugesetzt. Der Vitamin D Stoffwechsel ist sehr komplex und in der Wissenschaft immer noch nicht vollständig erforscht wurden, weshalb es durchaus noch weitere Einflussfaktoren und Wirkungen von Vitamin D im Körper geben kann.